 Caro Direttore,
Caro Direttore,
Sono un medico anestesista-rianimatore italiano, recentemente emigrato negli Stati Uniti dopo aver trascorso oltre dieci anni nel sistema ospedaliero ed accademico milanese. Sin dal momento in cui ho appreso la notizia della rapida diffusione del SARS-CoV-2 ho appreso dai colleghi la difficile realtà che stanno oggi vivendo quotidianamente all’interno delle rispettive strutture. Seguo inoltre l’evoluzione della crisi tramite i media italiani. In questo contesto di giornaliera rincorsa al dato scientifico ed encomiabile sforzo divulgativo da parte di eminenti specialisti in virologia, malattie infettive, sanità pubblica, mi sento di dover aggiungere anch’io un piccolo pezzo di questo puzzle, un aspetto che non credo sia affatto di pubblico dominio. Nessuno dei miei colleghi o rispettivi direttori avrà in questi giorni, né probabilmente mai, tempo, modo o voglia di raccontarvelo. Ed è per me tentativo di alleviare il quotidiano disagio che vivo dall’altra parte dell’oceano legato al fatto di non poter dare il mio contributo in questa storica battaglia per il sistema sanitario lombardo.
In questi giorni si sente ripetutamente parlare della necessità di encomio che meritano “medici e infermieri” e di come il loro lavoro sia prezioso e rischioso in questi giorni in cui tutti gli schemi sembrano essere saltati. Operatori che rimangono in ospedale per giorni e giorni, con reparti stravolti, dispositivi di protezione (quando disponibili) sempre addosso, quarantene, paura di essere contagiati, masse di pazienti da curare sia per malattie che già conosciamo (non dimentichiamo che l’incidenza, ad esempio, di infarto non diminuisce durante le epidemie), sia per questa polmonite contro cui, ad oggi, non esiste cura specifica. Non è frequente in quest’epoca trovare simili parole di encomio sui giornali italiani, dove i casi di malasanità sembrano sempre fare più notizia. La situazione deve essere davvero critica, come forse mai prima.
Tuttavia, lasciate che elabori un po’ più nel dettaglio.
Nella medicina moderna tutti sappiamo che non esistono più “medici” nel senso generico del termine. Finiti i primi sei anni di studio e una volta ottenuta la laurea in “Medicina e Chirurgia”, socialmente parlando, nessun laureato è ancora “buono a nulla”. Benché fondamentale ed imprescindibile, la laurea è solo il primo di numerosi passaggi affinché quel giovane venticinquenne diventi, un giorno, a tutti gli effetti, una recluta nell’esercito del SSN. Momento dirimente nella carriera di ognuno dei “medici” di cui si legge oggi è stata infatti la scuola di specializzazione. Da quattro a cinque anni passati a formarsi, sui libri, in aula ma soprattutto in ospedale. sulla disciplina specialistica cui si è scelto di dedicare la propria carriera. Si tratta, di fatto, del più alto grado di istruzione oggi ottenibile in Italia, al pari solo di un dottorato di ricerca. Non mi dilungherò qui su quanto in Italia l’istituto delle scuole di specializzazione, a cavallo tra Ministero dell’Istruzione, SSN e Regioni, sia oggi scarsamente valorizzato e spesso nemmeno del tutto compreso, a partire dagli atenei stessi, fino agli amministratori. Tanto ci sarebbe da dire in merito. E al di là della scuola di specializzazione, si stima servano da cinque a dieci anni di lavoro a tempo pieno al fine di diventare degli specialisti del tutto autonomi in un particolare settore. Tutti noi oggi vogliamo infatti essere operati da un bravo chirurgo specializzato in quello specifico tipo di intervento di cui necessitiamo, o seguiti dal migliore specialista che si occupa prevalentemente della patologia che ha colpito noi stessi o un nostro familiare. E come è sacrosanto che un cardiochirurgo pediatrico abbia il suo momento da copertina in stile Cristiano Ronaldo quando esegue un intervento mai visto prima, chi sono allora davvero gli specialisti in prima linea, i goleador della lotta di Milano e dintorni contro il COVID-19?
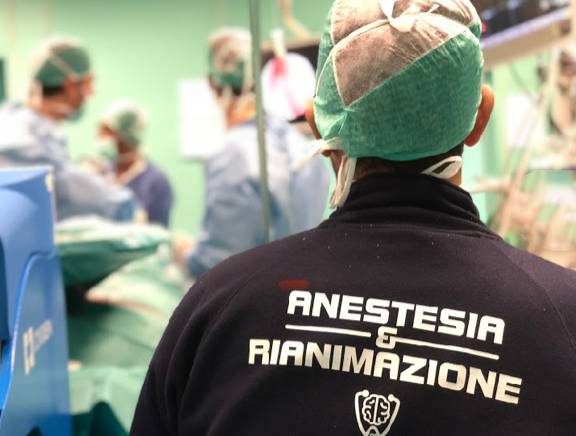
Forse sorprenderà tanti, ma sono, tra gli altri, i vostri anestesisti.
Disciplina tra le più giovani nel panorama medico mondiale, l’anestesiologia moderna si è sviluppata a partire dalla prima dimostrazione pubblica di un intervento chirurgico eseguito su un paziente in stato di “narcosi”, ottenuta tramite somministrazione inalatoria di etere, da parte di William T. Morton (un dentista). Era il 16 ottobre 1846 presso il Massachusetts General Hospital di Boston, ospedale dove oggi io lavoro. A partire da quel giorno, l’evoluzione scientifica e tecnologica nel campo dell’anestesiologia ha portato ad una delle più importanti rivoluzioni della storia dell’uomo, in quanto passaggio fondamentale per il successivo sviluppo della chirurgia nelle svariate forme in cui la conosciamo oggi.
Negli anni Cinquanta, trovò ampio sviluppo l’idea di poter implementare conoscenze scientifiche e nuove tecnologie finalizzate al supporto avanzato delle funzioni vitali anche al di fuori della sala operatoria. Nel 1952 in Danimarca scoppiò un’epidemia di poliomelite e nel giro di pochi mesi, circa 3.000 pazienti si ammalarono nella sola Copenhagen, con centinaia di casi di paralisi respiratoria. Per mantenere il paziente in vita, ai tempi, l’unica possibilità era il cosiddetto “polmone d’acciaio”, la cui applicazione poteva però essere garantita solo ad un numero limitato di pazienti e non era priva di complicanze. Si attribuisce quindi ad un anestesista, Ibsen, l’idea che sarebbe stato possibile ventilare i pazienti insufflando, tramite un tubo tracheale, pressione positiva all’interno dei polmoni, esattamente come, già al tempo, si era già soliti fare per i pazienti in corso di intervento chirurgico. Ibsen organizzò turni con ben 1.500 tra studenti, infermieri e pensionati, reclutati affinché ventilassero manualmente, tramite un pallone auto-espansibile, questi pazienti, giorno e notte. Il risultato fu una riduzione della mortalità per poliomelite dal 87% a meno del 15%. Il trattamento avvenne sotto la sua supervisione in un’ala dedicata dell’ospedale, ovvero uno dei primi esempi di terapia intensiva della storia.
Fu a partire da esperienze del genere che la categoria degli anestesisti estese gradualmente la propria influenza per diventare motore dello sviluppo della moderna medicina intensiva. In Italia fu Milano il vero epicentro dell’innovazione. Giorgio Damia, nato nel 1921 in Svizzera da famiglia italiana, fu tra i più grandi innovatori nel settore e considerato uno dei padri della rianimazione italiana.
La specialità è arrivata oggi a ricoprire, in Italia e altrove, una vastissima area di competenza. La capacità di integrare le conoscenze e le capacità tecniche necessarie al supporto vitale, rende infatti l’anestesista un professionista completo e versatile, adatto ad agire in svariate circostanze. Parallelamente alla progressiva evoluzione delle tecniche chirurgiche e della scienza medica, numerosi sono infatti i rami iperspecialistici in cui si può oggi declinare la disciplina. In sala operatoria, variabile a seconda delle realtà ospedaliere, è possibile incontrare alcuni colleghi dedicati prevalentemente alla gestione di casi sottoposti a chirurgie per le quali sono richieste competenze specifiche (es. ortopedia, chirurgia pediatrica, trapianti). Il sistema del soccorso avanzato in caso di emergenza extra-ospedaliera, soprattutto in Lombardia, è largamente fondato sul lavoro degli anestesisti-rianimatori, sia relativamente alla parte operativa (automedica ed elisoccorso), sia per la gestione della centrale operativa 112. Anche per questo motivo tale figura è oggi componente fondamentale ed imprescindibile nel funzionamento degli ospedali italiani.
Eppure, l’anestesista non è abituato alla ribalta. Vive normalmente nell’ombra, con la mascherina sempre in faccia da ben prima che tutti voi scopriste quanto tenerla a lungo possa essere fastidioso. Sa che il paziente non si ricorderà mai il suo nome e che a Natale non arriveranno pacchi regalo da pazienti visitati nel proprio studio. Ad un certo punto nella vita, sarà seduto al tavolino di un bar e parlando orgogliosamente del proprio lavoro si sentirà dire “ah, credevo l’anestesista non fosse nemmeno un dottore!”. Allo stesso modo la sua posizione spesso in secondo piano è a volte sminuita anche da altri specialisti, come un inevitabile accessorio (tranne quando le cose vanno male, e allora: “Chiamate l’anestesista!”). Nell’attuale sistema aziendalistico, le direzioni, il più delle volte, riservano alla rianimazione la considerazione che si riserva ad un ineluttabile costo (praticamente, la bolletta della luce). Data la vocazione intrinsecamente ospedaliera, il lavoro garantisce una certa sicurezza contrattuale, cui fa tuttavia da contraltare una vita di notti, di turni, di festività in ospedale, di rischi, di responsabilità, di costosi premi assicurativi, di burn-out pressoché garantito e di stipendi nella media. Ma nonostante tutto, l’anestesista c’è sempre, 24 ore al giorno, 7 gironi su 7, 365 giorni all’anno. Valorosi e preparati colleghi e colleghe, ma anche mariti, mogli, padri e madri che non si tirano indietro anche quando il rischio di lesione della propria incolumità è concreto. Di notte a sirene spiegate in automedica per un motociclista sbalzato in tangenziale, o di guardia in ospedale per intubare un malato di un virus che viene da lontano e che ha infettato già oltre 3,000 operatori sanitari nel mondo, causando decine di decessi.
Non sono di certo i soli anestesisti gli unici sanitari da elogiare nella gestione dell’emergenza COVID-19 lombarda. Sono pronto però a scommettere che non tutti, sentendo parlare di “malati critici” per Coronavirus o di sovraccarico delle terapie intensive o di carenza di posti letto, abbiano chiaro si parli del lavoro degli anestesisti. I pazienti con polmonite vengono infatti inizialmente gestiti in pronto soccorso e in corsia, dove i colleghi internisti riescono a curare la maggior parte degli infetti con sintomi di tipo lieve-moderato, o in fase iniziale. Quando però il paziente da solo non ce la fa più, quando delle macchine sono necessarie per poter sopravvivere, è lí che entra in gioco il rianimatore. Dal momento dell’intubazione, alla successiva gestione in terapia intensiva, la rincorsa al supporto delle funzioni vitali passa dal mantenimento degli equilibri di tutti gli apparati coinvolti dalla malattia, grazie anche all’utilizzo delle più moderne tecnologie, in particolare, nel caso di COVID-19, ventilazione meccanica e, se necessario, l’ExtraCorporeal Membrane Oxygenation (ECMO).
I singoli reparti di rianimazione italiani sono tipicamente costituti da un numero limitato di letti, solitamente inferiore a dieci, causa un caratteristico alto rapporto pazienti:infermieri (1:2 o 1:3) e la necessità di ottimizzare le risorse (la degenza in rianimazione costa al SSN circa 2.000 euro a paziente al giorno). In condizioni normali è già molto difficile organizzarsi in modo da trovare posto a pazienti per i quali un ampio raggio di possibili patologie rende necessario l’utilizzo di tecnologie e supporto di tipo respiratorio, circolatorio, renale, monitoraggio avanzato, sedazione, o similare. I ricoveri possono avere durata prolungata e le competenze necessarie per poter lavorare in un reparto di rianimazione sono di tipo specialistico, sia per i medici, sia per gli infermieri. È così possibile capire come sia facile saturare rapidamente le capacità di un sistema in presenza di un numero elevato di accessi in un breve arco di tempo.
Tra le varie difficoltà poste da questa epidemia, è bene però sapere che Milano è oggi nota a tutto il mondo scientifico per le sue competenze in ambito rianimatorio, particolarmente nella cura delle patologie polmonari. Alcuni dei direttori dei principali centri di Milano e hinterland discendono direttamente dalla scuola originaria del Prof. Damia e del suo successore, Prof. Gattinoni, uno tra i principali esperti contemporanei di fisiopatologia respiratoria in area critica al mondo. Tra gli altri, i Proff. Antonio Pesenti e Giacomo Grasselli (Policlinico di Milano), Roberto Fumagalli (Niguarda), Giuseppe Foti e Giacomo Bellani (San Gerardo di Monza), Davide Chiumello (San Paolo), Franco Valenza (Istituto Nazionale Tumori), da diversi anni sono una squadra unita in prima linea nella cura dei pazienti e nella ricerca nel campo dell’insufficienza respiratoria acuta, ventilazione meccanica ed ECMO, contributi per i quali sono riconosciuti in tutto il mondo. I rispettivi reparti di rianimazione, non da ieri, promuovono una cultura di eccellenza che fornisce all’utenza un servizio pari o addirittura superiore a quanto si osserva altrove, in Europa o nel mondo, in sistemi sanitari ben più sfarzosi. E questo non di certo per gli investimenti nel settore di una nazione che mantiene una spesa pro capite per la sanità inferiore alla media OCSE, ma letteralmente per la passione e il sacrificio che i miei colleghi e colleghe ogni giorno riversano nei propri turni di lavoro. Soprattutto in relazione al costo effettivo che il loro lavoro ha per la nazione, i risultati sono, da sempre, strepitosi. Le criticità dell’epidemia di COVID-19 sussistono tuttora, ma Milano c’è, Milano è forte, Milano vincerà. E quando tutto sarà finito, cari milanesi, ricordatevi di ringraziare sempre, tra gli altri, i vostri anestesisti.
Riccardo Pinciroli, MD
Department of Anesthesia, Critical Care and Pain Medicine
Massachusetts General Hospital, Harvard Medical School
Boston, MA, USA
 Articoli correlati
Articoli correlati